مقدمه: سینه از سه قسمت اصلی تشکیل شده است: لوبول ها، مجراها و بافت همبند. لوبول ها غده هایی هستند که شیر تولید می کنند. مجراها لوله هایی هستند که شیر را به نوک پستان می برند. بافت همبند (که از بافت فیبری و چربی تشکیل شده است) همه چیز را احاطه کرده و در کنار هم نگه می دارد. سرطان سینه (breast cancer) بیماری است که در آن سلول های سینه بدون کنترل رشد می کنند. سرطان سینه انواع مختلفی دارد. نوع سرطان پستان بستگی به این دارد که کدام سلول در سینه به سرطان تبدیل شود. بیشتر سرطانهای سینه از مجاری یا لوبولها شروع میشوند. سرطان سینه می تواند از طریق رگ های خونی و رگ های لنفاوی به خارج از سینه گسترش یابد. زمانی که سرطان پستان به سایر قسمت های بدن گسترش می یابد، گفته می شود که متاستاز داده است. در این مطلب به بررسی کامل این بیماری خواهیم پرداخت.
سرطان سینه چیست؟
سرطان سینه نوعی سرطان است که از سینه شروع می شود. می تواند در یک یا هر دو سینه شروع شود. سرطان سینه تقریباً به طور کامل در زنان رخ می دهد، اما مردان نیز ممکن است به سرطان پستان مبتلا شوند. سرطان سینه می تواند از قسمت های مختلف سینه شروع شود.
سینه اندامی است که در بالای دنده ها و ماهیچه های سینه قرار دارد. یک سینه چپ و راست وجود دارد و هر کدام عمدتاً غدد، مجاری و بافت چربی دارند. در زنان، پستان برای تغذیه نوزادان شیر میسازد و میفرستد. مقدار بافت چربی در سینه اندازه هر سینه را تعیین می کند. در رابطه با آزمایش پرولاکتین بیشتر بخوانید.
سرطان زمانی شروع می شود که سلول ها شروع به رشد خارج از کنترل می کنند. درک این نکته مهم است که بیشتر توده های سینه خوش خیم هستند و سرطانی (بدخیم) نیستند. تومورهای غیر سرطانی سینه، رشد غیرطبیعی سلول ها هستند، اما در خارج از سینه منتشر نمی شوند. درنتیجه تهدیدی برای زندگی نیستند، اما برخی از انواع توده های خوش خیم پستان می توانند خطر ابتلا به سرطان سینه را در زنان افزایش دهند. هر توده یا تغییر پستان باید توسط یک متخصص مراقبت های بهداشتی بررسی شود تا مشخص شود که آیا خوش خیم یا بدخیم (سرطان) است و آیا ممکن است بر خطر ابتلا به سرطان در آینده شما تأثیر بگذارد. در رابطه با ازمایش سرطان بیشتر بخوانید.
سینه قسمت های مختلفی دارد:
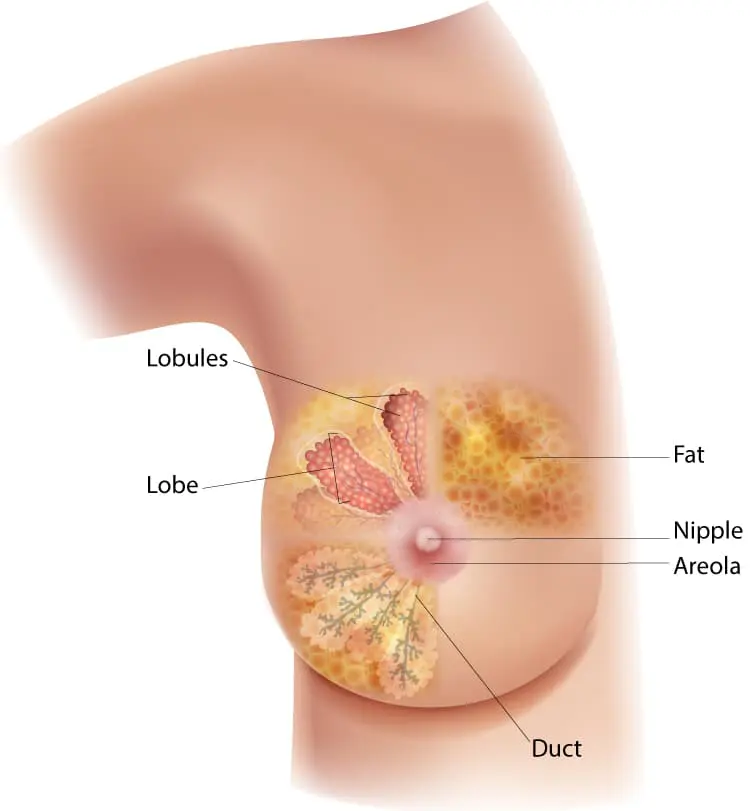
- لوبول ها غده هایی هستند که شیر مادر را می سازند. سرطان هایی که از اینجا شروع می شوند سرطان لوبولار نامیده می شوند.
درواقع مجاری کانال های کوچکی هستند که از لوبول ها خارج می شوند و شیر را به نوک پستان می برند. این رایج ترین محل برای شروع سرطان سینه است. سرطان هایی که از اینجا شروع می شوند، سرطان مجرا نامیده می شوند. - نوک پستان دهانه ای در پوست سینه است که در آن مجاری به هم می رسند و به مجاری بزرگتر تبدیل می شوند تا شیر بتواند از سینه خارج شود. نوک پستان توسط پوست ضخیم تر کمی تیره تر به نام آرئول احاطه شده است. نوع کمتر شایع سرطان سینه به نام بیماری پاژه پستان می تواند از نوک پستان شروع شود.
- چربی و بافت همبند (استروما) مجاری و لوبول ها را احاطه کرده و به نگه داشتن آنها در جای خود کمک می کند. نوع کمتر شایع سرطان سینه به نام تومور فیلود می تواند در استروما شروع شود.
- رگ های خونی و رگ های لنفاوی نیز در هر سینه یافت می شود. آنژیوسارکوم نوع کمتر شایع سرطان سینه است که می تواند در پوشش این رگ ها شروع شود.
تعداد کمی از سرطان ها در سایر بافت های سینه شروع می شوند. این سرطان ها سارکوم و لنفوم نامیده می شوند و واقعاً به عنوان سرطان پستان در نظر گرفته نمی شوند.
نحوه انتشار سرطان سینه

سرطان پستان زمانی گسترش می یابد که سلول های سرطانی وارد خون یا سیستم لنفاوی شده و سپس به سایر قسمت های بدن منتقل شوند.
سیستم لنفاوی (یا لنفاوی) بخشی از سیستم ایمنی بدن شما است. این شبکه ای از غدد لنفاوی (غدد کوچک به اندازه لوبیا)، مجاری یا عروق و اندام هایی است که با هم کار می کنند تا مایع لنفاوی شفاف را از طریق بافت های بدن به خون جمع آوری کرده و حمل کنند. مایع لنفاوی شفاف داخل عروق لنفاوی حاوی محصولات جانبی بافتی و مواد زائد و همچنین سلول های سیستم ایمنی است.
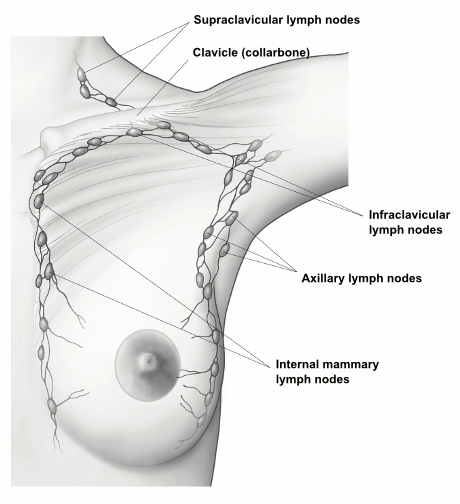
عروق لنفاوی مایع لنفاوی را از سینه دور می کنند. در مورد سرطان سینه، سلول های سرطانی می توانند وارد آن رگ های لنفاوی شده و در غدد لنفاوی شروع به رشد کنند. بیشتر عروق لنفاوی پستان عبارتند از:
- غدد لنفاوی زیر بازو (غدد لنفاوی زیر بغل)
- غدد لنفاوی داخل قفسه سینه نزدیک استخوان سینه (غدد لنفاوی پستانی داخلی)
- غدد لنفاوی اطراف استخوان یقه (غدد لنفاوی فوق ترقوه [بالای استخوان یقه] و زیر ترقوه [زیر استخوان یقه])
اگر سلولهای سرطانی به غدد لنفاوی گسترش یافته باشند، احتمال بیشتری وجود دارد که سلولها از طریق سیستم لنفاوی عبور کرده و به سایر قسمتهای بدن گسترش یابند (متاستاز). با این حال، همه زنان دارای سلولهای سرطانی در غدد لنفاوی خود متاستاز ایجاد نمیکنند و برخی از زنان بدون سلول سرطانی در غدد لنفاوی خود ممکن است بعداً متاستاز ایجاد کنند.
انواع سرطان سینه

همانطورکه گفته شد سرطان سینه نوعی سرطان است که با رشد سلول ها در بافت پستان شروع می شود.
پس از سرطان پوست، سرطان سینه شایع ترین سرطانی است که در زنان در ایالات متحده تشخیص داده می شود. اما سرطان پستان فقط در زنان اتفاق نمی افتد. همه افراد با مقداری بافت سینه متولد می شوند، بنابراین هر کسی ممکن است به سرطان سینه مبتلا شود.
نرخ بقای سرطان سینه افزایش یافته است. و تعداد افرادی که بر اثر سرطان پستان می میرند به طور پیوسته در حال کاهش است. بیشتر این امر به دلیل حمایت گسترده از آگاهی درباره سرطان سینه و تأمین بودجه برای تحقیقات است.
پیشرفت در غربالگری سرطان سینه به متخصصان پزشکی اجازه می دهد تا سرطان پستان را زودتر تشخیص دهند. تشخیص زودهنگام سرطان، احتمال درمان سرطان را بسیار بیشتر می کند. حتی زمانی که سرطان سینه قابل درمان نباشد، درمان های زیادی برای افزایش طول عمر وجود دارد. اکتشافات جدید در تحقیقات سرطان سینه به پزشکان کمک می کند تا موثرترین برنامه های درمانی را انتخاب کنند.
انواع سرطان سینه عبارتند از:
- آنژیوسارکوم
- کارسینوم مجرای درجا (DCIS)
- سرطان سینه التهابی
- کارسینوم لوبولار مهاجم
- کارسینوم لوبولار در محل (LCIS)
- سرطان سینه مردانه
- بیماری پاژه پستان
- سرطان سینه عود کننده
علائم سرطان سینه

علائم و نشانه های سرطان پستان ممکن است شامل موارد زیر باشد:
- توده سینه یا ناحیه ضخیم شده پوست که با بافت اطراف آن متفاوت است.
- نوک سینه ای که صاف به نظر می رسد یا به سمت داخل چرخیده است.
- تغییر در رنگ پوست سینه. در افرادی که پوست سفید دارند، پوست سینه ممکن است صورتی یا قرمز به نظر برسد. در افرادی که پوست قهوهای و سیاه دارند، ممکن است پوست سینه تیرهتر از سایر پوستهای سینه یا قرمز یا بنفش به نظر برسد.
- تغییر در اندازه، شکل یا ظاهر سینه.
- تغییرات در پوست سینه، مانند پوستی که گودی به نظر می رسد یا شبیه پوست پرتقال است.
- لایه برداری یا پوسته پوسته روی سینه.
چه زمانی باید به پزشک مراجعه کرد
اگر توده یا تغییر دیگری در سینه خود پیدا کردید، به پزشک یا سایر متخصصان مراقبت های بهداشتی مراجعه نمایید. منتظر ماموگرافی بعدی خود نباشید تا ببینید آیا تغییری که پیدا کردید سرطان سینه است یا خیر. هر گونه تغییر در سینه های خود را گزارش دهید حتی اگر ماموگرافی اخیر نشان داد که سرطان پستان وجود ندارد.
علت سرطان سینه
علت دقیق اکثر سرطان های سینه مشخص نیست. محققان به چیزهایی دست یافته اند که خطر ابتلا به سرطان سینه را افزایش می دهد. اینها شامل هورمون ها، انتخاب های سبک زندگی و چیزهایی در محیط است. اما مشخص نیست که چرا برخی از افرادی که هیچ عاملی ندارند به سرطان مبتلا می شوند، اما برخی دیگر که فاکتورهای خطر دارند هرگز به سرطان مبتلا نمی شوند. این احتمال وجود دارد که سرطان سینه از طریق تعامل پیچیده ترکیب ژنتیکی و دنیای اطراف اتفاق بیفتد.
پزشکان می دانند که سرطان پستان زمانی شروع می شود که چیزی DNA درون سلول های بافت سینه را تغییر دهد. DNA سلول حاوی دستورالعمل هایی است که به سلول می گوید چه کاری انجام دهد. در سلولهای سالم، DNA دستورالعملهایی را برای رشد و تکثیر با سرعت تعیینشده میدهد. دستورالعمل ها به سلول ها می گویند که در زمان معینی بمیرند. در سلول های سرطانی، تغییرات DNA دستورالعمل های متفاوتی را ارائه می دهد. این تغییرات به سلولهای سرطانی میگوید که سلولهای بیشتری را به سرعت بسازند. سلول های سرطانی زمانی که سلول های سالم می میرند می توانند به زندگی خود ادامه دهند. این باعث تولید بیش از حد سلول می شود.
سلول های سرطانی ممکن است توده ای به نام تومور تشکیل دهند. تومور می تواند رشد کند تا به بافت سالم بدن حمله کند و آن را از بین ببرد. با گذشت زمان، سلول های سرطانی می توانند شکسته شده و به سایر قسمت های بدن گسترش یابند. هنگامی که سرطان گسترش می یابد، سرطان متاستاتیک نامیده می شود.
تغییرات DNA که منجر به سرطان سینه می شود اغلب در سلول هایی که مجاری شیر را پوشانده اند اتفاق می افتد. این مجراها لوله هایی هستند که برای حمل شیر به نوک پستان طراحی شده اند. سرطان پستان که از مجاری شروع می شود، کارسینوم مجرای مهاجم نامیده می شود. سرطان سینه همچنین می تواند در سلول های غدد شیر شروع شود. این غدد که لوبول نامیده می شوند برای تولید شیر مادر طراحی شده اند. سرطانی که در لوبول ها اتفاق می افتد، کارسینوم لوبولار مهاجم نامیده می شود. سایر سلولهای سینه میتوانند به سلولهای سرطانی تبدیل شوند، اگرچه این شایع نیست. در رابطه با ازمایش ژنتیک بیشتر بخوانید.
علل ابتلا به سرطان پستان

عواملی که ممکن است خطر ابتلا به سرطان پستان را افزایش دهند عبارتند از:
- سابقه خانوادگی سرطان سینه. اگر والدین، خواهر و برادر یا فرزندی مبتلا به سرطان سینه باشند، خطر ابتلا به سرطان سینه افزایش می یابد. اگر خانواده فرد سابقه ابتلا به سرطان پستان در سنین پایین را داشته باشند، این خطر بیشتر است. همچنین در صورت داشتن چندین عضو خانواده مبتلا به سرطان سینه، این خطر بیشتر است. با این حال، اکثر افرادی که سرطان سینه تشخیص داده شده است، سابقه خانوادگی این بیماری را ندارند.
- سابقه شخصی سرطان سینه اگر فرد در یک سینه سرطان داشته است، خطر ابتلا به سرطان در سینه دیگر افزایش می یابد.
- سابقه شخصی شرایط سینه برخی از شرایط پستان نشانگر خطر بالاتر سرطان پستان هستند. این شرایط شامل کارسینوم لوبولار درجا که LCIS نیز نامیده می شود و هیپرپلازی آتیپیک پستان می باشد. اگر فرد بیوپسی سینه انجام داده که یکی از این شرایط را پیدا کرده است، خطر ابتلا به سرطان سینه در او افزایش می یابد.
- شروع قاعدگی در سنین پایین تر شروع قاعدگی قبل از 12 سالگی خطر ابتلا به سرطان سینه را افزایش می دهد.
- شروع یائسگی در سنین بالاتر شروع یائسگی پس از 55 سالگی خطر ابتلا به سرطان سینه را افزایش می دهد.
- جنسیت زنان بسیار بیشتر از مردان در معرض ابتلا به سرطان سینه هستند. همه افراد با مقداری بافت سینه متولد می شوند، بنابراین هر کسی ممکن است به سرطان پستان مبتلا شود.
- بافت سینه متراکم. بافت پستان از بافت چربی و بافت متراکم تشکیل شده است. بافت متراکم از غدد شیر، مجاری شیر و بافت فیبری ساخته شده است. اگر فرد سینه های متراکمی داشته باشد، بافت متراکم بیشتری نسبت به بافت چربی در سینه ها دارد. داشتن سینه های متراکم می تواند تشخیص سرطان سینه در ماموگرافی را دشوارتر کند. اگر ماموگرافی نشان داد که سینه های متراکم دارد، خطر ابتلا به سرطان پستان افزایش می یابد. فرد بهتر است با تیم پزشکی در مورد آزمایش های دیگری که ممکن است علاوه بر ماموگرافی برای بررسی سرطان سینه انجام دهد، صحبت کند.
- نوشیدن الکل. نوشیدن الکل خطر ابتلا به سرطان سینه را افزایش می دهد.
- داشتن اولین فرزند در سنین بالاتر به دنیا آوردن اولین فرزند بعد از 30 سالگی ممکن است خطر ابتلا به سرطان پستان را افزایش دهد.
هرگز باردار نبوده است. یک یا چند بار باردار شدن خطر ابتلا به سرطان سینه را کاهش می دهد. هرگز باردار نبودن این خطر را افزایش می دهد. - افزایش سن. با افزایش سن خطر ابتلا به سرطان پستان افزایش می یابد.
- تغییرات DNA ارثی که خطر سرطان را افزایش می دهد. برخی از تغییرات DNA که خطر ابتلا به سرطان سینه را افزایش می دهد، می تواند از والدین به فرزندان منتقل شود. شناخته شده ترین تغییرات BRCA1 و BRCA2 نامیده می شوند. این تغییرات می تواند خطر ابتلا به سرطان پستان و سایر سرطان ها را تا حد زیادی افزایش دهد، اما همه افراد دارای این تغییرات DNA به سرطان مبتلا نمی شوند.
- هورمون درمانی یائسگی مصرف برخی داروهای هورمون درمانی برای کنترل علائم یائسگی ممکن است خطر ابتلا به سرطان سینه را افزایش دهد. این خطر با داروهای هورمون درمانی که ترکیبی از استروژن و پروژسترون هستند، مرتبط است. با قطع مصرف این داروها خطر کاهش می یابد.
- چاقی. افراد چاق در معرض خطر ابتلا به سرطان سینه هستند.
قرارگیری در معرض - تشعشع. اگر فرد در دوران کودکی یا بزرگسالی از پرتو درمانی برای قفسه سینه خود استفاده کرده باشد، خطر ابتلا به سرطان پستان در او بیشتر است.
پیشگیری از ابتلا به سرطان سینه
ایجاد تغییرات در زندگی روزمره ممکن است به کاهش خطر ابتلا به سرطان سینه کمک کند. سعی کنید:
- در مورد غربالگری سرطان سینه بپرسید. در مورد زمان شروع غربالگری سرطان پستان با پزشک یا سایر متخصصین مراقبت های بهداشتی صحبت کنید. در مورد مزایا و خطرات غربالگری بپرسید. با هم می توانید تصمیم بگیرید که چه آزمایش های غربالگری سرطان سینه برای شما مناسب است.
- از طریق خودآزمایی سینه برای آگاهی از پستان با سینه های خود آشنا شوید. شما ممکن است انتخاب کنید که با معاینه گهگاهی سینه های خود در طی خودآزمایی سینه برای آگاهی از پستان، آشنا شوید. اگر تغییر جدیدی، توده یا چیزی غیر معمول در سینههای شما ایجاد شد، فوراً آن را به پزشک گزارش دهید.
آگاهی از پستان نمی تواند از سرطان سینه جلوگیری کند. اما ممکن است به شما در درک بهتر ظاهر و احساس سینه ها کمک کند. این ممکن است این احتمال را افزایش دهد که در صورت تغییر چیزی متوجه شوید. - الکل را در حد اعتدال بنوشید. در صورت تمایل به نوشیدن، مقدار الکلی را که می نوشید به بیش از یک نوشیدنی در روز محدود کنید. برای پیشگیری از سرطان سینه، هیچ مقدار مطمئنی از الکل وجود ندارد. بنابراین اگر در مورد خطر ابتلا به سرطان سینه خود بسیار نگران هستید، بهتر است الکل مصرف نکنید.
- بیشتر روزهای هفته ورزش کنید. در بیشتر روزهای هفته حداقل 30 دقیقه ورزش کنید. اگر اخیراً فعال نبوده اید، از یک متخصص مراقبت های بهداشتی بپرسید که آیا مشکلی ندارد و به آرامی شروع کنید.
- هورمون درمانی یائسگی را محدود کنید. هورمون درمانی ترکیبی ممکن است خطر ابتلا به سرطان سینه را افزایش دهد. با یک متخصص مراقبت های بهداشتی در مورد مزایا و خطرات هورمون درمانی صحبت کنید.
- برخی افراد در دوران یائسگی علائمی دارند که باعث ناراحتی می شود. این افراد برای تسکین ممکن است تصمیم بگیرند که خطرات هورمون درمانی قابل قبول است. برای کاهش خطر ابتلا به سرطان سینه، از کمترین دوز هورمون درمانی ممکن برای کمترین زمان استفاده کنید.
- وزن سالم را حفظ کنید. اگر وزن شما سالم است، برای حفظ آن وزن تلاش کنید. اگر نیاز به کاهش وزن دارید، از پزشک در مورد روش های سالم برای کاهش وزن خود بپرسید. کالری کمتری مصرف کنید و به آرامی میزان ورزش را افزایش دهید.
داروها و کارهای لازم برای کسانی که در معرض خطر بالای سرطان سینه هستند
اگر خطر ابتلا به سرطان سینه در شما بالاست، ممکن است گزینه های دیگری را برای کاهش خطر در نظر بگیرید. اگر سابقه خانوادگی سرطان سینه دارید، ممکن است در معرض خطر بالایی قرار داشته باشید. همچنین در صورت داشتن سابقه سلول های پیش سرطانی در بافت پستان، خطر شما ممکن است بیشتر باشد. در مورد خطر خود با تیم پزشکی خود صحبت کنید. تیم شما ممکن است گزینه هایی برای کاهش ریسک شما داشته باشد، مانند:
داروهای پیشگیرانه استفاده از داروهای مسدود کننده استروژن می تواند خطر ابتلا به سرطان سینه را در افرادی که در معرض خطر بالایی هستند کاهش دهد. گزینهها شامل داروهایی به نام تعدیلکنندههای انتخابی گیرنده استروژن و مهارکنندههای آروماتاز است. این داروها همچنین به عنوان درمان هورمون درمانی برای سرطان سینه استفاده می شوند.
این داروها خطر عوارض جانبی دارند. به همین دلیل، آنها فقط در افرادی استفاده می شوند که خطر ابتلا به سرطان پستان در آنها بسیار زیاد است. در مورد مزایا و خطرات آن با پزشک خود صحبت کنید.
جراحی پیشگیرانه اگر خطر ابتلا به سرطان سینه در شما بسیار زیاد است، ممکن است برای کاهش خطر ابتلا به سرطان پستان جراحی انجام دهید. یک گزینه ممکن است جراحی برای برداشتن سینه ها باشد که به آن ماستکتومی پیشگیرانه می گویند. گزینه دیگر جراحی برای برداشتن تخمدان ها است که اوفورکتومی پیشگیرانه نامیده می شود. این عمل خطر ابتلا به سرطان سینه و سرطان تخمدان را کاهش می دهد.
نحوه تشخیص سرطان سینه

تشخیص سرطان سینه اغلب با معاینه و بحث در مورد علائم شروع می شود. آزمایشهای تصویربرداری میتوانند بافت سینه را برای هر چیزی که نرمال نیست بررسی کنند. برای تایید اینکه آیا سرطان وجود دارد یا نه، نمونهای از بافت پستان برای آزمایش برداشته میشود.
معاینه پستان
در طول معاینه بالینی پستان، پزشک به سینه ها برای بررسی هر چیز غیر نرمال نگاه می کند. این ممکن است شامل تغییراتی در پوست یا نوک پستان باشد. سپس متخصص سلامت سینه ها را برای توده ها لمس می کند. متخصص سلامت همچنین در امتداد استخوان های ترقوه و اطراف زیر بغل توده ها را بررسی می کند.
ماموگرافی
ماموگرافی یک عکس اشعه ایکس از بافت پستان است. ماموگرافی معمولا برای غربالگری سرطان سینه استفاده می شود. اگر ماموگرافی غربالگری چیزی نگران کننده پیدا کرد، ممکن است فرد ماموگرافی دیگری انجام دهد تا آن ناحیه را با دقت بیشتری بررسی کند. این ماموگرافی دقیق تر، ماموگرافی تشخیصی نامیده می شود. اغلب برای مشاهده دقیق هر دو سینه استفاده می شود.
سونوگرافی سینه
اولتراسوند از امواج صوتی برای ایجاد تصاویری از ساختارهای داخل بدن استفاده می کند. سونوگرافی سینه ممکن است به پزشک اطلاعات بیشتری در مورد توده سینه بدهد. به عنوان مثال، سونوگرافی ممکن است نشان دهد که توده یک توده جامد است یا یک کیست پر از مایع. تیم پزشکی از این اطلاعات برای تصمیم گیری در مورد آزمایش هایی که ممکن است در آینده نیاز باشد استفاده می کنند.
ام آر آی سینه
دستگاه های MRI از میدان مغناطیسی و امواج رادیویی برای ایجاد تصاویری از داخل بدن استفاده می کنند. ام آر آی سینه می تواند تصاویر دقیق تری از سینه ایجاد کند. گاهی اوقات از این روش برای بررسی دقیق سایر نواحی سرطان در پستان آسیب دیده استفاده می شود. همچنین ممکن است برای جستجوی سرطان در سینه دیگر استفاده شود. قبل از MRI پستان، معمولاً فرد تزریق رنگ دریافت می کند. رنگ به بافت کمک می کند بهتر در تصاویر نشان داده شود.
برداشتن نمونه ای از سلول های سینه برای آزمایش
بیوپسی روشی برای برداشتن نمونه ای از بافت برای آزمایش در آزمایشگاه است. برای گرفتن نمونه، پزشک یک سوزن را از طریق پوست و داخل بافت پستان وارد می کند. متخصص سلامت سوزن را با استفاده از تصاویر ایجاد شده با اشعه ایکس، سونوگرافی یا نوع دیگری از تصویربرداری هدایت می کند. هنگامی که سوزن به محل مناسب رسید، متخصص از سوزن برای بیرون کشیدن بافت از سینه استفاده می کند. اغلب، یک نشانگر در نقطه ای که نمونه بافت برداشته شده است قرار می گیرد. نشانگر فلزی کوچک در آزمایش های تصویربرداری نشان داده می شود. نشانگر به تیم پزشکی کمک می کند تا منطقه مورد نظر را نظارت کنند.
آزمایش سلول ها در آزمایشگاه
نمونه بافت بیوپسی برای آزمایش به آزمایشگاه می رود. آزمایش ها می توانند نشان دهند که آیا سلول های نمونه سرطانی هستند یا خیر. آزمایشات دیگر اطلاعاتی در مورد نوع سرطان و سرعت رشد آن می دهد. آزمایش های ویژه جزئیات بیشتری در مورد سلول های سرطانی ارائه می دهد. برای مثال، آزمایشها ممکن است به دنبال گیرندههای هورمونی در سطح سلولها باشند. تیم پزشکی از نتایج این آزمایش ها برای تهیه یک برنامه درمانی استفاده می کند.
در رابطه با آزمایش هورمون ها و آزمایش پاتولوژی بیشتر بخوانید.
مرحله بندی سرطان سینه
هنگامی که تیم مراقبت های بهداشتی شما سرطان پستان شما را تشخیص داد، ممکن است آزمایش های دیگری برای تعیین میزان سرطان انجام دهید. این مرحله سرطان نامیده می شود. تیم مراقبت های بهداشتی شما از مرحله سرطان برای درک پیش آگهی شما استفاده می کند.
اطلاعات کامل در مورد مرحله سرطان ممکن است تا پس از انجام عمل جراحی سرطان سینه در دسترس نباشد.
آزمایشها و روشهای مورد استفاده برای نعیین مرحله سرطان سینه ممکن است شامل موارد زیر باشد:
- آزمایش های خون، مانند شمارش کامل خون و آزمایش هایی که نشان می دهد کلیه ها و کبد چقدر خوب کار می کنند. در رابطه با آزمایش CBC ، آزمایش کلیه و آزمایش کبد بیشتر بخوانید.
- اسکن استخوان.
- سی تی اسکن.
- ام آر آی.
- اسکن توموگرافی گسیل پوزیترون که اسکن PET نیز نامیده می شود.
همه به همه این آزمایشات نیاز ندارند. تیم مراقبت های بهداشتی شما آزمایش های مناسب را بر اساس وضعیت خاص شما انتخاب می کند.
مراحل سرطان سینه از 0 تا 4 متغیر است. تعداد کمتر به این معنی است که سرطان کمتر پیشرفته است و احتمال درمان آن بیشتر است. مرحله 0 سرطان پستان سرطانی است که در مجرای پستان قرار دارد. هنوز برای حمله به بافت پستان شکسته نشده است. همانطور که سرطان در بافت پستان رشد می کند و پیشرفته تر می شود، مراحل بالاتر می روند. مرحله 4 سرطان پستان به این معنی است که سرطان به سایر قسمت های بدن گسترش یافته است.
نحوه درمان سرطان سینه

درمان سرطان سینه اغلب با جراحی برای برداشتن سرطان شروع می شود. اکثر افراد مبتلا به سرطان سینه پس از جراحی درمان های دیگری مانند پرتو درمانی، شیمی درمانی و هورمون درمانی را خواهند داشت. برخی از افراد ممکن است قبل از جراحی شیمی درمانی یا هورمون درمانی داشته باشند. این داروها می توانند به کوچک شدن سرطان کمک کرده و حذف آن را آسان تر کنند.
برنامه درمانی به سرطان سینه خاص بیمار بستگی دارد. تیم پزشکی مرحله سرطان، سرعت رشد آن و حساسیت سلول های سرطانی به هورمون ها را در نظر می گیرد. تیم مراقبت همچنین سلامت کلی و ترجیحات فرد را در نظر می گیرد.
گزینه های زیادی برای درمان سرطان سینه وجود دارد. در نظر گرفتن همه گزینه ها و گرفتن تصمیمات پیچیده در مورد مراقبت از خود می تواند بسیار طاقت فرسا باشد. به دنبال نظر دوم از یک متخصص پستان در یک مرکز یا کلینیک پستان باشید. با بازماندگان سرطان سینه که با همین تصمیم مواجه شده اند صحبت کنید.
جراحی سرطان سینه
جراحی سرطان سینه معمولاً شامل روشی برای برداشتن سرطان پستان و روشی برای برداشتن برخی از غدد لنفاوی مجاور است. عمل های مورد استفاده برای درمان سرطان سینه عبارتند از:
- از بین بردن سرطان سینه لامپکتومی
جراحی برای برداشتن سرطان سینه و برخی از بافت های سالم اطراف آن است. بقیه بافت سینه برداشته نمی شود. نام های دیگر این جراحی جراحی حفظ پستان و برداشتن موضعی گسترده است. اکثر افرادی که لامپکتومی می کنند، پرتودرمانی نیز دارند.
لامپکتومی ممکن است برای برداشتن یک سرطان کوچک استفاده شود. گاهی اوقات می توانید قبل از جراحی برای کوچک کردن سرطان شیمی درمانی انجام دهید تا لامپکتومی امکان پذیر باشد. - برداشتن تمام بافت سینه ماستکتومی
جراحی برای برداشتن تمام بافت سینه از سینه است. رایج ترین روش ماستکتومی، ماستکتومی کامل است که به آن ماستکتومی ساده نیز می گویند. این روش تمام پستان، از جمله لوبول ها، مجاری، بافت چربی و برخی از پوست، از جمله نوک پستان و هاله را از بین می برد.
ماستکتومی ممکن است برای حذف یک سرطان بزرگ استفاده شود. همچنین ممکن است زمانی که چندین ناحیه سرطان در یک پستان وجود دارد، مورد نیاز باشد. اگر بعد از جراحی فرد نتواند یا نخواهد پرتودرمانی کند، ممکن است ماستکتومی انجام دهد.
برخی از انواع جدیدتر روش های ماستکتومی ممکن است پوست یا نوک سینه را از بین نبرند. به عنوان مثال، ماستکتومی محافظ پوست مقداری از پوست را ترک می کند. ماستکتومی با حفظ نوک پستان پوست اطراف آن را که آرئول نامیده می شود، ترک می کند. این عملهای جدیدتر میتوانند ظاهر سینه را پس از جراحی بهبود بخشند. - برداشتن چند غدد لنفاوی
بیوپسی گره نگهبان عملی است برای خارج کردن برخی از غدد لنفاوی برای آزمایش. هنگامی که سرطان سینه گسترش می یابد، اغلب ابتدا به غدد لنفاوی مجاور می رود. برای مشاهده اینکه آیا سرطان گسترش یافته است یا خیر، جراح برخی از غدد لنفاوی نزدیک سرطان را برمی دارد. اگر سرطانی در آن غدد لنفاوی یافت نشد، احتمال یافتن سرطان در هر یک از غدد لنفاوی دیگر کم است. نیازی به برداشتن غدد لنفاوی دیگر نیست. - برداشتن چندین غدد لنفاوی
تشریح غدد لنفاوی زیر بغل عملی برای برداشتن بسیاری از غدد لنفاوی از زیر بغل است. اگر آزمایشات تصویربرداری نشان دهند سرطان به غدد لنفاوی گسترش یافته است، جراحی سرطان سینه ممکن است شامل این عمل نیز باشد. همچنین اگر سرطان در بیوپسی گره نگهبان یافت شود، ممکن است استفاده شود. - برداشتن هر دو سینه
برخی از افرادی که در یک سینه سرطان دارند، ممکن است سینه دیگر خود را حتی اگر سرطان نداشته باشد، حذف کنند. این روش ماستکتومی پروفیلاکتیک مقابل نامیده می شود. اگر فرد ریسک بالایی برای ابتلا به سرطان در سینه دیگر دارد، ممکن است یک گزینه باشد. اگر سابقه خانوادگی سرطان قوی داشته باشد یا تغییرات DNA داشته باشد که خطر ابتلا به سرطان را افزایش می دهد، ممکن است این خطر بالا باشد. اکثر افراد مبتلا به سرطان سینه در یک سینه هرگز به سرطان پستان دیگر مبتلا نمی شوند.
عوارض جراحی سرطان سینه به روش هایی که انتخاب می کنید بستگی دارد. تمام عمل ها خطر درد، خونریزی و عفونت دارند. برداشتن غدد لنفاوی زیر بغل خطر تورم بازو را به همراه دارد که به آن ادم لنفاوی می گویند.
ممکن است بعد از جراحی ماستکتومی بازسازی سینه را انتخاب کنید. بازسازی سینه جراحی برای بازگرداندن فرم به سینه است. گزینه ها ممکن است شامل بازسازی با ایمپلنت سینه یا بازسازی با استفاده از بافت شخصی باشد. قبل از جراحی سرطان سینه، از تیم پزشکی برای ارجاع به یک جراح پلاستیک سوال بپرسید.

پرتو درمانی
پرتودرمانی سرطان را با پرتوهای انرژی قدرتمند درمان می کند. انرژی می تواند از پرتوهای ایکس، پروتون ها یا منابع دیگر تامین شود.
برای درمان سرطان سینه، تابش اغلب پرتوهای خارجی است. در طول این نوع پرتودرمانی، فرد روی یک میز دراز میکشد در حالی که یک دستگاه در اطراف وی حرکت میکند. این دستگاه تابش را به نقاط دقیق بدن هدایت می کند. در موارد کمتر، اشعه را می توان در داخل بدن قرار داد. به این نوع پرتو، براکی تراپی می گویند.
پرتودرمانی اغلب بعد از جراحی استفاده می شود. این می تواند هر سلول سرطانی را که ممکن است پس از جراحی باقی بماند را از بین ببرد. پرتوها خطر عود سرطان را کاهش می دهد.
عوارض جانبی پرتودرمانی شامل احساس خستگی بسیار و ایجاد بثورات پوستی مانند آفتاب سوختگی در جایی است که پرتوها هدف قرار می دهند. بافت سینه همچنین ممکن است متورم به نظر برسد یا سفت تر به نظر برسد. به ندرت، مشکلات جدی تر ممکن است رخ دهد. اینها شامل آسیب به قلب یا ریه ها می شود. همچنین به ندرت، سرطان جدید می تواند در ناحیه تحت درمان رشد کند.
شیمی درمانی
شیمی درمانی سرطان را با داروهای قوی درمان می کند. بسیاری از داروهای شیمی درمانی وجود دارد. درمان اغلب شامل ترکیبی از داروهای شیمی درمانی است. بیشتر از طریق ورید داده می شود. برخی به شکل قرص در دسترس هستند.
شیمی درمانی برای سرطان سینه اغلب بعد از جراحی استفاده می شود. این می تواند سلول های سرطانی باقی مانده را از بین ببرد و خطر بازگشت سرطان را کاهش دهد.
گاهی اوقات شیمی درمانی قبل از جراحی انجام می شود. شیمی درمانی ممکن است سرطان سینه را کوچک کند تا برداشتن آن آسان تر باشد. شیمی درمانی قبل از جراحی نیز ممکن است سرطانی را که به غدد لنفاوی گسترش مییابد کنترل کند. اگر بعد از شیمی درمانی غدد لنفاوی دیگر علائم سرطان را نشان ندهند، جراحی برای برداشتن بسیاری از غدد لنفاوی ممکن است مورد نیاز نباشد. نحوه پاسخ سرطان به شیمی درمانی قبل از جراحی به تیم پزشکی کمک می کند تا در مورد درمان هایی که ممکن است بعد از جراحی مورد نیاز باشد تصمیم بگیرند.
هنگامی که سرطان به سایر قسمت های بدن گسترش می یابد، شیمی درمانی می تواند به کنترل آن کمک کند. شیمی درمانی ممکن است علائم سرطان پیشرفته مانند درد را تسکین دهد.
عوارض جانبی شیمی درمانی به داروهایی که دریافت می کنید بستگی دارد. عوارض جانبی شایع عبارتند از ریزش مو، حالت تهوع، استفراغ، احساس خستگی بسیار و افزایش خطر ابتلا به عفونت. (در رابطه با ازمایش ریزش مو بیشتر بخوانید) عوارض جانبی نادر می تواند شامل یائسگی زودرس و آسیب عصبی باشد. به ندرت، برخی داروهای شیمی درمانی می توانند باعث سرطان سلول های خونی شوند. در رابطه با سرطان خون و آزمایش سرطان خون بیشتر بخوانید.
هورمون درمانی
هورمون درمانی از داروهایی برای مسدود کردن برخی هورمون ها در بدن استفاده می کند. این یک درمان برای سرطان های سینه است که به هورمون های استروژن و پروژسترون حساس هستند. متخصصان پزشکی این سرطان ها را گیرنده استروژن مثبت و گیرنده پروژسترون مثبت می نامند. سرطان هایی که به هورمون ها حساس هستند از این هورمون ها به عنوان سوخت برای رشد خود استفاده می کنند. مسدود کردن هورمون ها می تواند باعث کوچک شدن یا مرگ سلول های سرطانی شود.
هورمون درمانی اغلب بعد از جراحی و سایر درمان ها استفاده می شود. می تواند خطر عود سرطان را کاهش دهد.
اگر سرطان به سایر قسمت های بدن سرایت کند، هورمون درمانی می تواند به کنترل آن کمک کند.
درمان هایی که می توانند در هورمون درمانی استفاده شوند عبارتند از:
- داروهایی که مانع از اتصال هورمون ها به سلول های سرطانی می شوند. این داروها تعدیل کننده های انتخابی گیرنده استروژن نامیده می شوند.
- داروهایی که بدن را از تولید استروژن پس از یائسگی باز می دارند. این داروها مهارکننده های آروماتاز نامیده می شوند.
- جراحی یا داروهایی برای جلوگیری از تولید هورمون در تخمدان ها.
عوارض جانبی هورمون درمانی به درمانی که دریافت می کنید بستگی دارد. عوارض جانبی می تواند شامل گرگرفتگی، تعریق شبانه و خشکی واژن باشد. عوارض جانبی جدی تر شامل خطر نازک شدن استخوان و لخته شدن خون است. در رابطه با آزمایش خون بیشتر بخوانید.
درمان هدفمند
در درمان هدفمند از داروهایی استفاده می شود که به مواد شیمیایی خاصی در سلول های سرطانی حمله می کنند. با مسدود کردن این مواد شیمیایی، درمان های هدفمند می توانند باعث مرگ سلول های سرطانی شوند.
رایج ترین داروهای درمانی هدفمند برای سرطان سینه پروتئین HER2 را هدف قرار می دهند. برخی از سلول های سرطان سینه HER2 اضافی می سازند. این پروتئین به رشد و بقای سلول های سرطانی کمک می کند. داروی درمان هدفمند به سلول هایی که HER2 اضافی می سازند حمله می کند و به سلول های سالم آسیب نمی رساند.
بسیاری از داروهای هدفمند درمانی دیگر برای درمان سرطان سینه وجود دارد. ممکن است سلول های سرطانی آزمایش شوند تا ببینند آیا این داروها ممکن است به بیمار کمک کنند یا خیر.
داروهای درمان هدفمند را می توان قبل از جراحی برای کوچک کردن سرطان پستان و راحت تر کردن آن استفاده کرد. برخی از آنها پس از جراحی برای کاهش خطر عود سرطان استفاده می شوند. برخی دیگر تنها زمانی استفاده می شوند که سرطان به سایر قسمت های بدن گسترش یافته باشد.
ایمونوتراپی
ایمونوتراپی درمانی با دارو است که به سیستم ایمنی بدن کمک می کند تا سلول های سرطانی را از بین ببرد. سیستم ایمنی با حمله به میکروب ها و سایر سلول هایی که نباید در بدن باشند، با بیماری ها مبارزه می کند. سلول های سرطانی با پنهان شدن از سیستم ایمنی بدن زنده می مانند. ایمونوتراپی به سلول های سیستم ایمنی کمک می کند تا سلول های سرطانی را پیدا کرده و از بین ببرند.
ایمونوتراپی ممکن است گزینه ای برای درمان سرطان سینه سه گانه منفی باشد. سرطان پستان سه گانه منفی به این معنی است که سلول های سرطانی گیرنده هایی برای استروژن، پروژسترون یا HER2 ندارند.
مراقبت تسکینی
مراقبت تسکینی نوع خاصی از مراقبت های بهداشتی است که به بیمار کمک می کند در هنگام ابتلا به یک بیماری جدی احساس بهتری داشته باشد. اگر فرد سرطان دارد، مراقبت های تسکینی می تواند به تسکین درد و سایر علائم کمک کند. تیمی از متخصصان مراقبت های بهداشتی مراقبت های تسکینی را ارائه می دهند. این تیم می تواند شامل پزشکان، پرستاران و سایر متخصصان آموزش دیده خاص باشد. هدف آنها بهبود کیفیت زندگی بیمار و خانواده او است.
متخصصان مراقبت تسکینی با بیمار، خانواده و تیم مراقبت همکاری می کنند تا به فرد کمک کنند احساس بهتری داشته باشد. آنها در حین درمان سرطان، یک لایه حمایت اضافی را ارائه می دهند. فرد میتواند همزمان با درمانهای قوی سرطان، مانند جراحی، شیمیدرمانی یا پرتودرمانی، مراقبتهای تسکینی نیز داشته باشد.
هنگامی که از مراقبت تسکینی همراه با سایر درمان های مناسب استفاده می شود، افراد مبتلا به سرطان ممکن است احساس بهتر و عمر طولانی تری داشته باشند.
درمان جایگزین
 هیچ درمان دارویی جایگزینی برای درمان سرطان سینه یافت نشده است. اما درمانهای طب مکمل و جایگزین ممکن است به بیمار در مقابله با عوارض جانبی درمان کمک کنند.
هیچ درمان دارویی جایگزینی برای درمان سرطان سینه یافت نشده است. اما درمانهای طب مکمل و جایگزین ممکن است به بیمار در مقابله با عوارض جانبی درمان کمک کنند.
داروی جایگزین برای خستگی
بسیاری از افراد مبتلا به سرطان سینه در طول درمان و پس از آن دچار خستگی می شوند. این احساس خستگی و فرسودگی می تواند سال ها ادامه یابد. درمان های پزشکی مکمل و جایگزین ممکن است به رفع خستگی کمک کند.
بیمار باید با تیم پزشکی خود در مورد موارد زیر صحبت کند:
- ابراز احساسات. فعالیتی را پیدا کند که به او امکان می دهد در مورد احساسات خود بنویسد یا در مورد آن صحبت کند. به عنوان مثال می توان به نوشتن در یک مجله، شرکت در یک گروه پشتیبانی یا صحبت با یک مشاور اشاره کرد.
- ورزش ملایم. اگر از تیم پزشکی نتیجه مثبت دریافت کرد، چند بار در هفته با ورزش ملایم شروع کند. پیاده روی، شنا، یوگا و تای چی را می تواند در نظر بگیرد.
- مدیریت استرس. فرد بیمار باید استرس را در زندگی روزمره خود کنترل کند. تکنیک های کاهش استرس مانند آرام سازی عضلات، تجسم و گذراندن وقت با دوستان و خانواده را امتحان کند.
ثبت درخواست آزمایش در منزل یا محل کار شما
آزمایشگاه شبانه روزی آرامش خدمات آزمایش در منزل خود را برای تمامی مناطق 22 گانه تهران به صورت رایگان انجام میدهد و بابت اعزام نمونه گیر حرفه ای به منزل یا محل کار شما و نمونه گیری و ارسال نمونه به آزمایشگاه آرامش هزینه ای دریافت نمیکند . برای این منظور کافیست توسط یکی از روش های زیر درخواست خود را ثبت نمایید .
همین حالا می توانید با برقراری تماس از طریق شماره زیر از مشاوره رایگان آزمایشگاه آرامش در رابطه با نحوه ثبت آزمایش در منزل برخوردار شوید. همچنین درباره نحوه انجام آزمایش های مختلف و رعایت نکات ضروری پرس و جو کنید. کارشناسان ما پاسخگوی تمام سوالات شما خواهند بود. بی صبرانه منتظر شما هستیم.


درخواست آزمایش در منزل
با پرکردن فرم زیر ، کارشناسان واحد آزمایش در منزل در بازه 8 صبح الی 10 شب با شما تماس خواهند گرفت تا پاسخگوی سوالات شما در مورد آزمایشات باشند یا در صورت تمایل درخواست شما را برای آزمایش در منزل در محدوده مناطق 22 گانه تهران ثبت کنند .







